 kinderneurologie
kinderneurologie
Wat is congenitaal hyperinsulinisme?
Congenitaal hyperinsulinisme is een erfelijke aangeboren aandoening waarbij kinderen te veel insuline in hun lichaam hebben waardoor de bloedsuiker gehalte te laag wordt.
Hoe wordt congenitaal hyperinsulinisme ook wel genoemd?
Het woord congenitaal betekent aangeboren, kinderen worden geboren met deze aandoening. Hyper betekent te veel. Hyperinsulinisme betekent een te veel aan insuline. Congenitaal hyperinsulinisme wordt afgekort met de letters CHI. Ook wordt wel gesproken van neontaal hyperinsulinisme. Neonaat is de naam voor baby’s tot de leeftijd van 4 weken.
Familiaire hyperinsulinemische hypoglycaemie
Ook wordt de term familiaire hyperinsulinemische hypoglycaemie gebruikt. Omdat dit een erfelijke aandoening is, zijn er vaak meerdere familieleden met deze aandoening. Hypoglycaemie is het medische woord voor een te lage bloedsuikerwaarde. Familiaire hyperinsulinemische hypoglycaemie wordt afgekort met de letters FHH.
Persisterende hypoglycaemie van de kinderleeftijd
Ook wordt deze term gebruikt. Voor de geboorte krijgen kinderen suiker via de navelstreng van de moeder. Na de geboorte moeten pasgeboren baby’s zelf hun suikerwaarde in het bloed op peil houden. Dit kost soms even tijd. Lage bloedsuikerwaardes komen dus best vaak voor bij pasgeboren kinderen. Dit verdwijnt vanzelf wanneer het lichaam in staat is om de bloedsuikerwaarde op peil te houden. Wanneer kinderen een aantal dagen na de geboorte nog steeds te maken hebben met lage bloedsuiker waardes, wordt dit persisterend genoemd. Persisterend betekent aanhoudend. Het woord kinderleeftijd geeft aan dat dit een aandoening is die al op jonge leeftijd klachten geeft. Persisterende hypoglycaemie van de kinderleeftijd wordt afgekort met de letters PHHI.
Hoe vaak komt congenitaal hyperinsulinisme voor?
Congenitaal hyperinsulinisme is een zeldzame ziekte, het is nog niet bekend hoe vaak deze aandoening voorkomt bij kinderen en volwassenen. Geschat wordt dat deze aandoening bij één op de 50.000 kinderen voorkomt. De aandoening komt vaker voor bij kinderen die afkomstig zijn uit Finland of Saudi-Arabië.

Bij wie komt congenitaal hyperinsulinisme voor?
De aanleg voor het krijgen van congenitaal hyperinsulinisme is al voor de geboorte aanwezig. De helft van de kinderen krijgt voor het eerste levensjaar klachten als gevolg van het hebben van een te lage bloedsuiker waarde. De andere helft van de kinderen krijgt pas na het eerste levensjaar klachten.
Zowel jongens als meisjes kunnen deze aandoening krijgen.
Wat is de oorzaak van het ontstaan van congenitaal hyperinsulinisme?
Fout in erfelijk materiaal
Kinderen met congenitaal hyperinsulinisme hebben een fout in het erfelijk materiaal, het DNA. Inmiddels zijn er 6 verschillende fouten in het DNA bekend die allemaal congenitaal hyperinsulinisme kunnen geven. Deze worden type 1 t/m 5 en type 7 genoemd. Type 6 blijkt een iets andere aandoening te zijn en is hiermee komen te vervallen.
type |
chromosoom |
Naam gen |
Manier overerven |
1 |
11 |
ABCC8 |
AD of AR |
2 |
11 |
KCNJ11 |
AR |
3 |
7 |
GCK |
AD |
4 |
4 |
HADHSC |
AR |
5 |
19 |
INSR |
AD |
7 |
1 |
SLC16A1 |
AD |
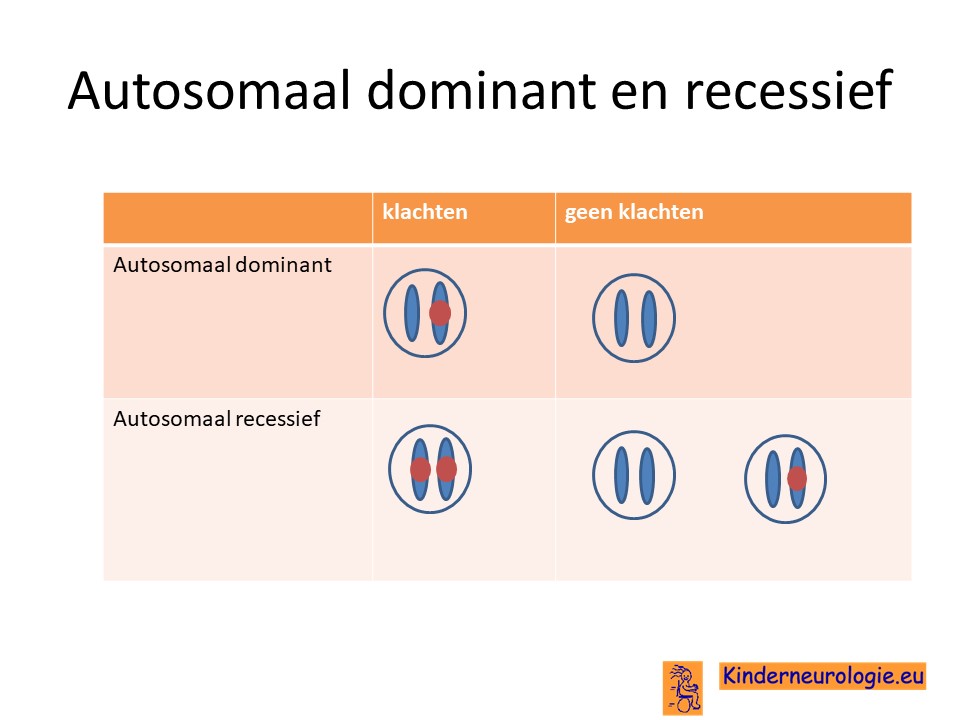
Autosomaal dominant of recessief
Er kan sprake zijn van een zogenaamd autosomaal dominante (AD) of autosomaal recessieve (AR) fout in het DNA. Bij een autosomaal dominante fout is een fout op één van de twee chromosomen van een chromosomenpaar al voldoende is om deze aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessief fout waarbij kinderen pas klachten krijgen wanneer beide chromosomen een fout bevatten. Fouten in het ABCC8-gen kunnen zowel op autosomaal dominante manier als op autosomaal recessieve manier overerven. Ernstige fouten zullen op autosomaal dominante manier overerven en minder ernstige fouten op autosomaal recessieve manier.
Bij het kind zelf ontstaan
Bij een deel van de kinderen met congenitaal hyperinsulinisme is de fout in het DNA bij het kind zelf ontstaan tijdens de bevruchting van de eicel door de zaadcel. Dit wordt ook wel de novo genoemd. Dit betekent nieuw bij het kind ontstaan, het kind is dan de eerste in de familie met deze aandoening.
Geërfd van een ouder bij autosomaal dominante fout
Een deel van de kinderen heeft de fout in het DNA geërfd van een ouder die zelf ook deze fout in het DNA heeft, in geval van een autosomaal dominante fout. Deze ouder heeft zelf ook de aanleg voor congenitaal hyperinsulinisme.

Geërfd van een ouder bij autosomaal recessieve fout
In geval van een autosomaal recessieve fout zijn beide ouders vaak drager van een fout in het DNA. Zij hebben dan zelf geen klachten, omdat zij nog een ander chromosoom hebben zonder fout.
Afwijkend eiwit
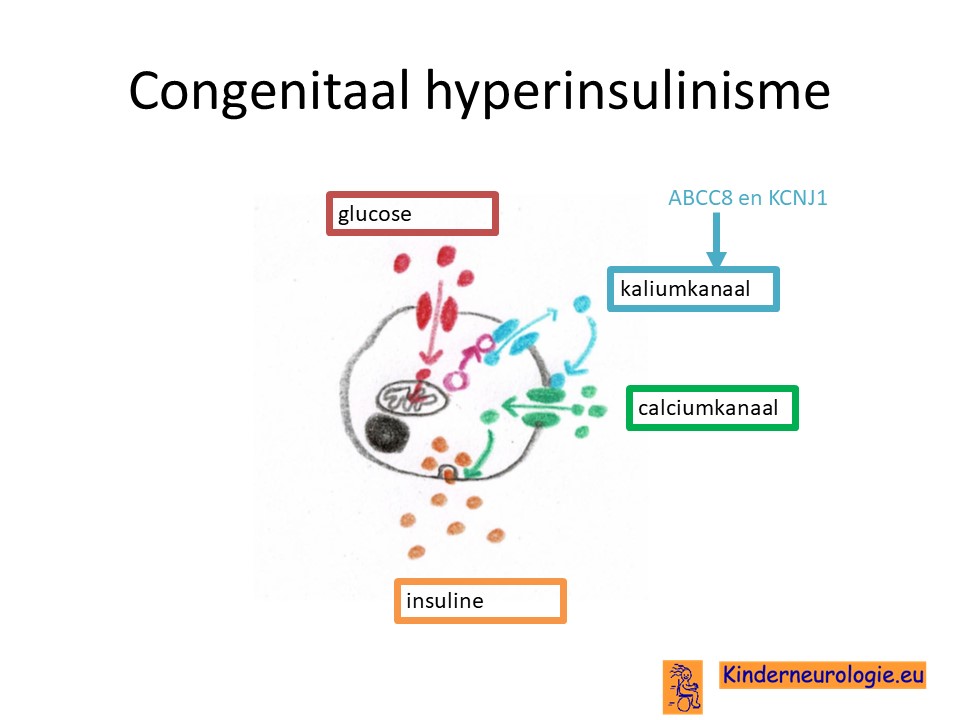
Als gevolg van een van bovengenoemde fouten in het DNA worden bepaalde eiwitten niet aangemaakt die een belangrijke rol spelen bij het afgeven van insuline aan het bloed. Insuline is een hormoon wat aangemaakt wordt in de alvleesklier in zogenaamde eilandjes van Langerhans. Wanneer de bloedsuiker hoog is, moet insuline worden afgegeven aan het bloed. Dit insuline zorgt er voor dat suiker in het bloed opgenomen wordt in lichaamscellen. Wanneer de bloedsuiker laag is, moet er geen insuline afgegeven worden aan het bloed.

Te lage bloedsuiker
Bij kinderen met congenitaal hyperinsulinisme wordt het insuline niet op de juiste momenten aan het bloed afgegeven. Er wordt te veel insuline afgegeven wanneer de bloedsuiker laag is. De lichaamscellen nemen dan suiker op, waardoor de hoeveelheid suiker in het bloed nog lager wordt. Hierdoor kunnen organen die suiker nodig hebben hun werk niet goed uitvoeren, omdat ze een tekort aan suiker hebben. Dit kan klachten veroorzaken. Dit te veel aan insuline ontstaat doordat belangrijke eiwitten in de insuline producerende cel niet goed werken. Hierdoor werkt een kaliumkanaal of een calciumkanaal niet op de juiste manier waardoor de cellen te veel insuline afgeven op momenten dat dit helemaal niet moet.
Hersenen
Veel organen hebben zelf een voorraad aan suiker opgeslagen, zodat ze in geval van een lage bloedsuiker waarde deze voorraad (glycogeen) kunnen gebruiken om suiker uit vrij te maken. De hersenen hebben geen voorraad aan glycogeen. Wanneer de bloedsuiker waarde daalt, komen de hersenen in de problemen. De hersencellen hebben dan te weinig suiker om hun werk goed te kunnen doen. Hierdoor kunnen klachten ontstaan van minder alert zijn of een epileptische aanval.
Wanneer de bloedsuiker waarde langdurig te laag is, kunnen hersencellen beschadigd raken en zelfs afsterven.
Wat zijn de symptomen van congenitaal hyperinsulinisme?
Grote variatie
Er bestaat een grote variatie in de hoeveelheid en in de ernst van de symptomen die verschillende kinderen met hyperinsulinisme hebben. Sommige kinderen hebben nauwelijks klachten, anderen hebben ernstige klachten. Dit hangt samen met de mate waarin insuline op de verkeerde manier wordt afgegeven. Wanneer vaak te veel insuline wordt afgegeven zullen de klachten ernstiger zijn, dan wanneer soms een klein beetje te veel insuline wordt afgegeven.
Grote baby’s
Een deel van de baby’s met congenitaal hyperinsulinisme heeft een grote lengte en een hoog geboortegewicht. Een te hoog geboortegewicht wordt macrosomie genoemd.
Bleek zien
Op moment dat de bloedsuiker waarde te laag is, zien baby’s of oudere kinderen vaak bleek. De huid heeft een witte kleur. Kinderen kunnen gaan zweten.
Snelle hartslag
Een lage bloedsuiker waarde zorgt voor toename van de hartslag. Het lichaam probeert op allerlei manieren te zorgen dat er toch voldoende suiker in het bloed aanwezig is. Bij baby’s zal deze snelle hartslag niet opvallen, maar oudere kinderen kunnen dit wel voelen en aangeven. De snelle hartslag geeft een gejaagd en onrustig gevoel.
Onrustig
Baby’s worden als gevolg van een te lage bloedsuiker vaak onrustig. Kinderen kunnen trillende of fladderende bewegingen met hun armen en benen maken.
Wegraking
Een te lang aanhoudende lage bloedsuiker waarde kan er voor zorgen dat kinderen tijdelijk even niet goed reageren of zelfs bewusteloos raken.
Epilepsie
De te lage bloedsuiker kan een epileptische aanval ontstaan. Verschillende soorten epileptische aanvallen kunnen ontstaan, zoals aanvallen met verstijven (tonische aanvallen), aanvallen met schokken (clonische aanvallen) of aanvallen met wegdraaien van de ogen (focale aanvallen).
Ontwikkelingsachterstand
Kinderen die ongemerkt vaak een te lage bloedsuiker waarde hebben kunnen een hersenbeschadiging oplopen als gevolg van het hebben van deze aandoening. Door deze hersenbeschadiging verloopt de ontwikkeling van kinderen trager dan die van kinderen zonder hersenbeschadiging. Hoe ernstiger de hersenbeschadiging, hoe groter de gevolgen voor de ontwikkeling.
Hoe wordt de diagnose congenitaal hyperinsulinisme gesteld?
Verhaal en onderzoek
Het is vaak lastig om op grond van het verhaal en onderzoek van een kind te denken aan de diagnose congenitaal hyperinsulinisme. Bijzonderheden bij aanvullend onderzoek kunnen een clue geven dat er sprake is van deze aandoening.
Bloedonderzoek
Wanneer de bloedsuiker waarde wordt bepaald op moment dat baby’s en kinderen bleek zien, zweten, minder alert zijn of een epileptische aanval krijgen, is in het bloed te zien dat deze waarde verlaagd is. De ketonen in het bloed zijn normaal.
Door middel van speciaal onderzoek kan bepaald worden dat de insuline waarde in het bloed verhoogd is.
Urine onderzoek
Bij kinderen met congenitaal hyperinsulinisme zijn de ketonen in de urine normaal.
DNA-onderzoek
Door middel van gericht bloedonderzoek kan gekeken worden of er een fout in het erfelijk materiaal gevonden kan worden. Dit kan gericht gebeuren wanneer er gedacht wordt aan congenitaal hyperinsulinisme omdat dit in de familie voorkomt.
Tegenwoordig bestaat ook een genetische techniek, whole exome sequencing (WES) genoemd, waarbij in een keer een heleboel fouten in het DNA kunnen worden opgespoord. Zo kan de diagnose congenitaal hyperinsulinisme worden gesteld zonder dat er gericht aan gedacht wordt.
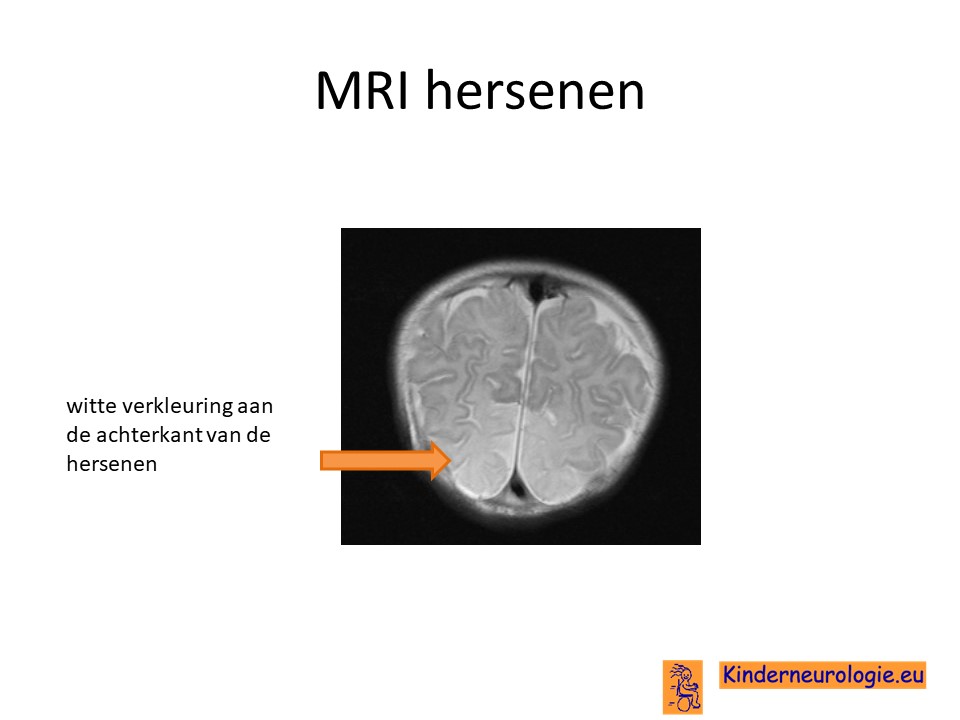
MRI van de hersenen
Kinderen met epilepsie en/of een ontwikkelingsachterstand krijgen vaak een MRI scan van de hersenen. Bij kinderen met congenitaal hyperinsulinisme zijn de hersenen normaal aangelegd. Kinderen die vaak, langdurig lage bloedsuiker waardes hebben, kunnen op de MRI scan tekenen van schade aan de hersenen te zien zijn. Vaak is deze schade te zien aan de achterkant van de hersenen (occipitaal kwab) of in de basale kernen. Deze gebieden van de hersenen zijn het meest kwetsbaar voor te lage bloedsuikerwaardes.
EEG
Kinderen met verdenking op epilepsieaanvallen krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor congenitaal hyperinsulinisme, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Hoe wordt congenitaal hyperinsulinisme behandeld?
Regelmatig eten
Door kinderen met hyperinsulinisme regelmatig eten te geven, kan geprobeerd worden te voorkomen dat de bloedsuiker spiegel te laag wordt. Bij een deel van de kinderen is deze behandeling voldoende.
Infuus met glucose
Bij te lage bloedsuikerwaardes, krijgen kinderen een infuus met daarin suiker (= glucose). Kinderen met congenitaal hyperinsulinisme hebben vaak hoge doseringen glucose nodig (15-20 mg/kg/minuut) om te zorgen dat de bloedsuiker waarde weer normaal wordt.
Diazoxide
Het medicijn diazoxide opent het K+ATP kanaal en kan hiermee helpen om minder last te hebben van lage bloedsuikerwaardes. Een bekende bijwerking van dit medicijn is het vasthouden van vocht. Daarom wordt vaak naast de diazoxide een plastablet gegeven om dit extra vocht uit te kunnen plassen.
Nifedipine
Een deel van de kinderen reageert op het toevoegen van nifedipine aan andere medicatie die gebruikt wordt om hyperinsulinisme te behandelen.
Octreotide
Octreotide is een hormoon wat kan helpen bij de behandeling van congenitaal hyperinsulisme. Dit hormoon moet of via het infuus of door middel van spuitjes onder de huid worden toegediend. Nadeel is dat kinderen na enkele weken behandeling met octreotide wennen aan dit medicijn, waardoor het effect van dit medicijn afneemt. Ook onderdrukt octreotide de werking van andere hormonen zoals groeihormoon, schildklierhormoon en bijnierschorshormoon. Soms wordt de behandeling van octreotide gecombineerd met de behandeling met glucagon.
Alvleesklier verwijderen
Wanneer de problemen als gevolg van de te lage bloedsuiker waardes ondanks bovenstaande behandelingen na een aantal weken nog blijven bestaan, kan overwogen worden om een deel van de alvleesklier te verwijderen. Er bestaan speciale meettechnieken om te bepalen welke delen van de alvleesklier het meest actief zijn met de aanmaak van insuline. Bij een operatie kunnen dan deze delen verwijderd worden. Zo wordt geprobeerd te voorkomen dat kinderen geen werkende alvleesklier meer hebben. Zonder werkende alvleesklier krijgen kinderen suikerziekte en zijn er problemen met het opnemen van voedingsstoffen uit de darmen. Er zal geprobeerd dit zo veel mogelijk te voorkomen.
Behandeling epilepsie
De epilepsie verdwijnt vaak wanneer de bloedsuiker waarde normaal is. Kinderen die hersenschade hebben opgelopen als gevolg van een langdurig te lage bloedsuiker waarde kunnen ondanks normale bloedsuiker waardes last houden van epilepsie aanvallen. Met behulp van medicijnen wordt dan geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen, er bestaat geen voorkeursmedicijn voor de behandeling van epilepsie bij kinderen met congenitaal hyperinsulinisme.
Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat hun kind deze aandoening heeft en om te gaan met de onzekerheden die horen bij het hebben van een syndroom.
Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met congenitaal hyperinsulinisme.
Wat is de prognose van kinderen met congenitaal hyperinsulinisme?
Tijdelijk of blijvend
Bij een deel van de kinderen met congenitaal hyperinsulinisme komen de problemen alleen op de babyleeftijd voor. Enkele weken of maanden na de geboorte hebben kinderen geen last meer van hypinsulinisme. Er wordt dan weer een normale hoeveelheid insuline afgegeven. Dit patroon wordt vaker gezien bij kinderen met een autosomaal dominante fout.
Een andere groep kinderen houdt gedurende het hele leven last van hyperinsulinisme. Dit komt vaker voor bij kinderen met een autosomaal recessieve fout.
Zelfstandig leven
Wanneer de aandoening tijdig herkend en behandeld wordt, kunnen kinderen met deze aandoening een normaal leven lijden. Schade aan de hersenen en/of blijvende epilepsie aanvallen kunnen wel gevolgen hebben voor het dagelijks leven.
Suikerziekte
Een deel van de kinderen krijgt op oudere leeftijd diabetes omdat de insuline makende cellen dan juist te weinig insuline gaan afgeven.
Levensverwachting
Niet herkende te lage bloedsuiker waardes kunnen levensbedreigend worden en zorgen voor vroegtijdig overlijden.
Kinderen
Volwassen met congenitaal hyperinsulisme kunnen kinderen krijgen. Het hangt van het type fout in het DNA en de manier van overerving af of deze kinderen een verhoogde kans hebben om zelf ook congenitaal hyperinsulinisme te krijgen. In geval van een autosomaal dominante aandoening hebben deze kinderen hebben 50% kans om zelf ook congenitaal hyperinsulinisme te krijgen. In geval van een autosomaal recessieve aandoening is deze kans erg klein. Dit zou alleen kunnen als de partner drager is van een zelfde fout in het DNA (deze kans is aanwezig indien de partner in de verte familie is van de volwassene met congenitaal hyperinsulinisme) of wanneer de partner zelf congenitaal hyperinsulinisme heeft. Voor partners die geen familie van elkaar zijn, is deze kans uiterst klein.
Hebben broertjes of zusjes een verhoogde kans om congenitaal hyperinsulinisme te krijgen?
Erfelijke ziekte
Congenitaal hyperinsulinisme wordt veroorzaakt door een fout in het erfelijk materiaal. Het hangt van de manier van overerven af of broertjes en zusjes zelf een verhoogde kans hebben om deze ziekte ook te krijgen. Wanneer het gaat om een autosomaal dominante overerving en een de ouders zelf congenitaal hyperinsulinisme heeft, dan hebben broertjes en zusjes 50% kan om zelf ook congenitaal hyperinsulinisme te krijgen.
Wanneer de fout bij het kind zelf is ontstaan, dan is de kans erg klein dat een broertje of zusjes ook zelf congenitaal hyperinsulinisme krijgt. Dit zou alleen kunnen wanneer de fout bij de vader in de zaadcellen of bij de moeder in de eicellen zit zonder dat zij dit in de andere lichaamscellen hebben. De kans hierop is 1-2%.
In geval van een autosomaal recessieve overerving zijn beide ouders vaak drager. Broertjes en zusjes hebben dan 25% kans om deze aandoening ook te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk fout in een familie heeft gezorgd voor het ontstaan van congenitaal hyperinsulinisme, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
www.erfelijkheid.nl
(site met informatie over erfelijke aandoeningen)
Referenties
1. Congenital Hyperinsulinism: Diagnosis and Treatment Update. Demirbilek H, Hussain K. J Clin Res Pediatr Endocrinol. 2017;9:69-87
Laatst bijgewerkt: 24 februari 2019
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.